Srdeční selhání
Co je to srdeční selhání
Srdeční selhání je stav, ke kterému dochází, když srdce nemůže pumpovat krev tak, jak by mělo. To vede jednak k nedostatečnému průtoku krve do životně důležitých orgánů, jako jsou např. ledviny, mozek, a na druhé straně k přetížení (nahromadění tekutiny) v jiných důležitých oblastech lidského těla, jako jsou např. plíce, játra nebo dolní končetiny.
V některých případech může být srdeční selhání mírné a způsobit drobné příznaky, které jsou patrné pouze u fyzické aktivity. Jindy může být závažné (způsobující příznaky v klidu), nebo dokonce ohrožující život. Nejběžnějšími symptomy srdečního selhání jsou dušnost, únava, otoky nohou a další příznaky vyplývající ze zadržování tekutin v organismu.
Pokud se objeví u jedince výše uvedené příznaky, je především důležité na srdeční selhání myslet. Základním stavebním kamenem diagnostiky srdečního selhání je vyšetření praktickým lékařem, který má dnes kromě základního vyšetření provést také stanovení koncentrace natriuretických peptidů v krvi – jejich nízká hodnota buď vyloučí pravděpodobnost srdečního selhání (hlavní úkol), nebo naopak vysoké hodnoty jsou vodítkem pro časné vyšetření nemocného u kardiologa, internisty, resp. ve spádovém kardiovaskulárním centru.
Ačkoli srdeční selhání je závažný stav, je k dispozici moderní, bezpečná a účinná terapie. Léčba může zmírnit příznaky, zlepšit kvalitu života a pomoci vám žít déle.
Počet nemocných se srdečním selháním se zvyšuje velice výrazně. V roce 2021 bylo v ČR 361 000 nemocných s chronickým srdečním selháním, v roce 2023 to bylo již 420 000 a do roku 2030 budeme léčit až 600 000 nemocných s tímto onemocněním!
Příznaky
Nejčastější příznaky chronického srdečního selhání jsou: dušnost, která by mohla vyžadovat, abyste omezili své normální činnosti a/nebo spali s několika polštáři nebo abyste během noci museli vstát, otevřít okno, zhluboka dýchat aj.; únava, nevýkonnost; slabost, zejména nohou, při cvičení; pocit nestability nebo závratí; rychlá srdeční frekvence nebo nepravidelná srdeční akce; otoky dolních končetin nebo hromadění tekutiny v břiše (odborně ascites); nespavost; noční močení; nechutenství; neúmyslné hubnutí (při pokročilém srdečním selhání).
Stupeň obtíží spojených s dušností je klasifikován nejčastěji podle NYHA (New York Heart Association) klasifikace dušnosti. Stupeň NYHA I znamená, že pacient nezvládá jen vyšší námahu, rychlejší běh. Tyto obtíže jej neomezují v běžném životě. Při stupni NYHA II pacient zvládá maximálně rychlejší chůzi, běh už nikoli (v tomto stadiu mu příznaky způsobují menší omezení v běžném životě). Při NYHA III pacient zvládá pouze základní domácí činnosti, pomalejší chůzi, již běžná aktivita je vyčerpávající a onemocnění mu již přináší významné omezení činnosti i domácího fungování. A konečně, ve stadiu NYHA IV má nemocný dušnost při minimální námaze i v klidu a je nezbytná pomoc druhé osoby. Choroba mu přináší do života zásadní omezení.
Příčiny
Srdeční selhání je způsobeno nemocí nebo stavem, který poškozuje srdce. Naštěstí tyto příčiny lze léčit v raných stadiích a často zabránit vývoji srdečního selhání, nebo jej alespoň zpomalit. Mezi nejčastější příčiny srdečního selhání patří:
A) Vysoký krevní tlak: U lidí s vysokým krevním tlakem (hypertenzí) musí srdce obtížněji pracovat
na čerpání krve. Postupem času může tato zvýšená pracovní zátěž snížit schopnost srdce relaxovat a naplnit se krví.
B) Ischemická choroba srdeční: U jedinců s aterosklerotickým postižením tepen, které dodávají krev do srdce, dochází k částečnému nebo i úplnému uzávěru aterosklerotickými pláty. Výsledkem je, že části srdečního svalu mají sníženou dodávku kyslíku (zejména během zátěže, kdy tělo vyžaduje více kyslíku), a srdce tak nemůže optimálně fungovat. Výsledkem je často trvalé poškození srdečního svalu. Ischemická choroba srdeční je jednou z nejčastějších příčin srdečního selhání, když se zhoršuje funkce srdce.
C) Kardiomyopatie: Jedná se o velmi různorodou skupinu onemocnění, u nichž je primárně postižen srdeční sval a jeho funkce. Kardiomyopatie mohou souviset s různými příčinami včetně určitých infekcí, autoimunitních poruch, genetických mutací, nahromadění abnormálních proteinů v těle aj. Příčina však často není známa.
D) Srdeční vady: Nediagnostikované a neřešené srdeční vady jsou v celém jejich spektru také spojeny s postupnou manifestací srdečního selhání. Je důležité na srdeční vady pomýšlet a v případě závažných projevů je řešit kardiochirurgicky nebo katetrizačními metodami.
E) Diabetes mellitus (DM) a srdeční selhání: Tato problematika si zasluhuje zvláštní pozornost. Čtyřicet procent pacientů s diabetem má současně srdeční selhání a jejich počet neustále narůstá se zlepšující se diagnostikou srdečního selhání se zachovanou ejekční frakcí levé komory (viz dále). U diabetiků je velmi důležitý dialog o léčbě obou onemocnění. Naprostá většina léků na srdeční selhání má také pozitivní data pro nemocné s diabetem. Společným cílem je jak optimální dlouhodobá kompenzace diabetu (glykovaný hemoglobin [HbA1c] < 53 mmol/mol), tak optimální moderní léčba srdečního selhání).
Typy srdečního selhání
Existují tři hlavní typy srdečního selhání. Jsou definovány na základě toho, zda je „ejekční frakce levé komory srdeční “ (což ukazuje, jak dobře je levá komora schopna pumpovat a vypuzovat krev do velkého oběhu) snížena, mírně snížena nebo zachována:
- U srdečního selhání se sníženou ejekční frakcí (HFrEF), nazývaného také„systolické srdeční selhání“, je srdce příliš slabé na to, aby mohlo dodat do organismu dostatečný objem okysličené krve v závislosti na zátěži.
- U srdečního selhání se zachovanou ejekční frakcí (HFpEF), nazývaného také„diastolické srdeční selhání“, je srdce sice z pohledu celkové funkce téměř normální, nicméně plní se abnormálně, není schopno se správně uvolnit v určité fázi srdečního cyklu.
- U srdečního selhání s mírně sníženou ejekční frakcí (HFmrEF) se často kombinují oba výše popsané mechanismy.
Anatomie a funkce lidského srdce
Abychom pochopili, co se stane, když má člověk srdeční selhání, měli bychom jako první správně vnímat normální srdeční funkci:
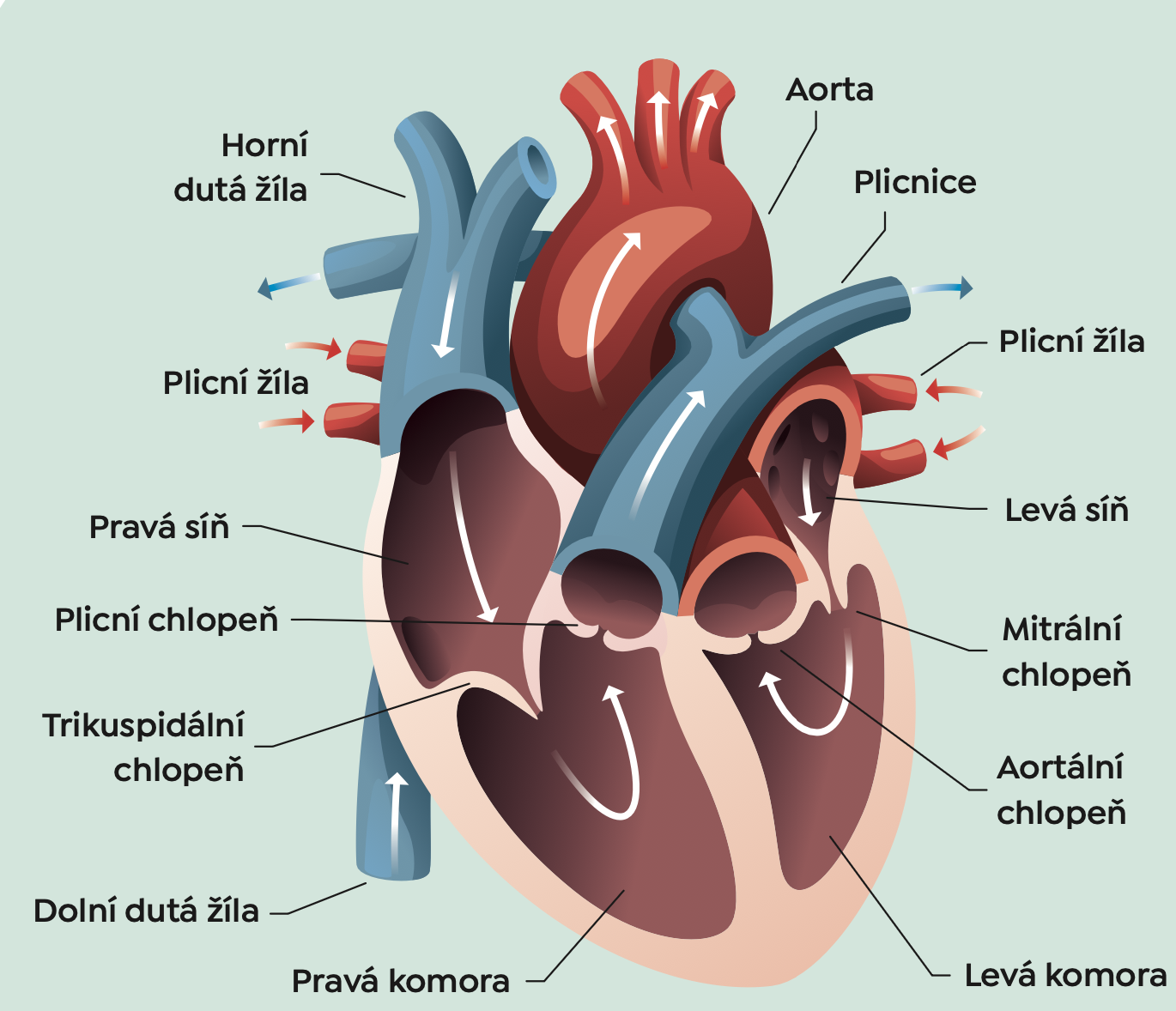
- Normální funkce srdce: Srdce má čtyři komory. Dva horní oddíly jsou pravá síň a levá síň. Dva dolní oddíly srdečního svalu jsou pravá a levá komora (LK) – viz obr. níže. Krev přichází z těla přes pravou síň do pravé komory; odtud teče do plic, kde se sytí kyslíkem. Pak se krev vrací přes levou síň do levé komory srdeční, která poté pumpuje okysličenou krev do celého těla. V době zvýšené fyzické aktivity (jako jsou např. rychlá chůze, stoupání do schodů, sport aj.) potřebují svaly těla více kyslíku, což vyžaduje, aby se srdce aktivovalo a čerpalo efektivněji.
- Srdeční selhání: Když jedinec se srdečním selháním provádí fyzickou aktivitu, jeho srdce se nemůže přizpůsobit zvýšené potřebě kyslíku celého těla. Konečným výsledkem je nedostatečné dodávání kyslíku do tělesných orgánů a nastartování celé řady patofyziologických dějů, jež vedou ke vzniku a udržení srdečního selhání.
Diagnostika chronického srdečního selhání
Srdeční selhání je diagnostikováno lékařem na základě vaší anamnézy, fyzikálního vyšetření, laboratorních a zobrazovacích metod. Tyto testy mohou určit, jak dobře vaše srdce funguje, a mohou také pomoci zjistit příčinu vašeho srdečního selhání.
Mezi standardní vyšetření při podezření na srdeční selhání dnes patří:
A) Elektrokardiogram (EKG): EKG popisuje elektrickou aktivitu, která způsobuje, že srdce bije. EKG může detekovat příčiny, jež mohou způsobit srdeční selhání, jako je abnormální srdeční rytmus nebo infarkt.
B) Laboratorní vyšetření včetně stanovení koncentrace natriuretických peptidů (N‐terminálního fragmentu natriuretického propeptidu typu B [NT‐proBNP], resp. natriuretického peptidu typu B [BNP]): Když má pacient srdeční selhání, hodnota BNP nebo NT‐proBNP je zpravidla výrazně vyšší než norma.
C) Rentgen hrudníku: Rentgen hrudníku ukazuje velikost a tvar srdce, plicní kresbu a cév hrudníku. Může také ukázat, zda v plicích je tekutina, k čemuž často dochází u nemocných se srdečním selháním.
D) Echokardiografické vyšetření: Používá ultrazvuk (vysokofrekvenční zvukové vlny) k posouzení velikosti a funkce srdečních komor a struktury a funkce srdečních chlopní. To zahrnuje měření jak ejekční frakce, tak velikostí a funkce jednotlivých srdečních oddílů.
E) Srdeční katetrizace: Srdeční katetrizace pomáhá měřit, jak dobře srdce funguje a poskytuje obraz koronárních tepen pro hledání zúžení tepen a jiných abnormalit.
F) Magnetická rezonance: Pomáhá posoudit výskyt a lokalizaci jizev v srdeční svalovině a díky speciálním zobrazením může také objevit známky zánětu.
G) Výpočetní tomografie: Lékaři ji mohou použít k pohledu na srdeční sval a koronární tepny v konkrétních situacích.
H) Biopsie srdečního svalu: Šetrné odebrání velmi malého vzorku srdeční tkáně z pravé komory srdeční – důležité u zánětlivých onemocnění srdečního svalu a jednoznačně také u nemocných po transplantaci srdce.
CH) Pravostranná srdeční katetrizace: Posouzení celkové funkce srdce, tlaků v jednotlivých srdečních oddílech a zjištění plicní rezistence pomocí tenkého katétru s balonkem.
K vyšetření se více dozvíte v naší nové brožurce Srdeční selhání (Táborský M. a kol.) – najdete tu i QR kódy, po jejichž načtení se vám zobrazí více o jednotlivých vyšetřeních.
Léčba chronického srdečního selhání
U většiny nemocných je srdeční selhání chronickým (dlouhodobým) stavem. Léčbu obvykle zahajujeme tzv. režimovými opatřeními (změny ve stravě a životním stylu), následuje léčba farmakologická (trvalé užívání léků) a za specifických situací také léčba nefarmakologická (implantace ICD, katetrizační ablace, transplantace srdce).
A) Dieta a životní styl: Změny ve stravě a životním stylu jsou prvním logickým krokem v léčbě srdečního selhání. Mezi nejčastější doporučení patří:
- Vážení se každý den – vážení se denně pomáhá detekovat akumulaci tekutin, což může být způsobeno zhoršujícím se srdečním selháním. Nejlepší způsob, jak se zvážit, je provádět měření každý den (např. ráno po močení, před snídaní). Nezapomeňte nosit stejné množství oblečení pokaždé, když se vážíte. Pokud se vaše hmotnost zvýší o 1–2 kg za den, zavolejte svého lékaře nebo zdravotní sestru ambulance srdečního selhání. Také, pokud se vaše hmotnost zvýší o 2–3 kg za jeden týden, informujte lékaře. Ten situaci posoudí a nabídne vám např. možnost ambulantní diuretické léčby.
- Snižování příjmu soli a vody – sůl ve stravě může způsobit, že vaše tělo zadržuje přebytečnou tekutinu v oběhu, plicích a jinde. Proto omezení množství soli (sodíku) v potravinách, které jíte, může pomoci udržet srdeční selhání pod kontrolou. Zeptejte se svého lékaře, kolik soli byste měli denně přijímat.Důležité je také množství tekutin, které pijete. U lidí s pokročilým srdečním selháním lékaři často doporučují pít méně než 2 litry tekutin denně. To zahrnuje nejen vodu, ale i všechny ostatní tekutiny (polévka apod.). Váš lékař vám může poskytnout konkrétnější pokyny k příjmu tekutin v závislosti na vaší situaci.
- Udržování optimální hmotnosti – pokud máte nadváhu, musí vaše srdce výrazně více pracovat na dodávce krve a kyslíku do vašeho těla. Udržování zdravé hmotnosti snižuje napětí na vaše srdce a může vám také pomoci cítit se lépe. Na druhé straně, velký úbytek na váze může být známkou těžkého srdečního selhání. Váš lékař nebo zdravotní sestra vám může poskytnout radu, jak bezpečně zhubnout.
- Nekouření – kouření cigaret zvyšuje riziko infarktu a může zhoršit srdeční selhání. Pokud kouříte, promluvte si se svým lékařem nebo zdravotní sestrou, abyste získali pomoc s odvykáním kouření cestou specializovaných ambulancí.
- Omezení alkoholu – pití alkoholu není pro vaše srdce nebo zdraví obecně dobré. Jednoznačně doporučujeme abstinovat.
- Pravidelné cvičení – pokud to váš stav umožňuje, pravidelné denní cvičení může pomoci zlepšit vaši kardiovaskulární kondici a posílit svaly. Výsledkem je, že to může zlepšit příznaky, jako je dušnost a únava, které jsou běžné u lidí se srdečním selháním. Budeme velmi rádi, pokud se budete snažit denně alespoň chodit na procházku.
B) Léky: Léky se často používají k léčbě symptomů srdečního selhání. Bylo prokázáno, že některé léky život prodlužují a také zlepšují kvalitu života. Je velmi důležité užívat léky včas a pravidelně každý den dle rozpisu vašeho lékaře.
Existují určité rozdíly v lécích používaných k léčbě srdečního selhání se sníženou ejekční frakcí a srdečního selhání se zachovanou ejekční frakcí.
Léky na srdeční selhání se sníženou ejekční frakcí – většina lidí s tímto typem srdečního selhání užívá čtyři a více léků (tzv. pilíře léčby srdečního selhání). U maxima pacientů se snažíme o dosažení níže uvedené kombinace léčiv. Zahajujeme nižšími dávkami, které postupně zvyšujeme (tzv. uptitrace léčby) až do maximální možné a především pacientem tolerované dávky. Limitací léčby je často výše krevního tlaku, nicméně i s tímto faktorem umíme účinně pracovat.
- Diuretika – u lidí se srdečním selháním se často vyvíjejí otoky. Diuretika pomáhají vašemu tělu zbavit se přebytečné tekutiny. Dávka diuretik je vždy individuálně určena lékařem a může se měnit v čase v závislosti na stavu kompenzace chronického srdečního selhání.
- ACEI nebo ARNI, eventuálně ARB při intoleranci obou jmenovaných – jsou to léky, které prodlužují život se srdečním selháním. Obecně byste měli užívat pouze jeden z těchto typů léků. Inhibitory angiotenzinových receptorů a neprilysinu (ARNI) obsahují blokátory receptoru AT1 pro angiotenzin II (ARB) plus další lék – neprilysin. Všechny tyto léky také chrání srdce před negativními hormonálními účinky, ke kterým dochází, když má člověk chronické srdeční selhání. Inhibitory angiotenzin konvertujícího enzymu (ACEI) mohou někdy způsobit suchý kašel, v takovém případě je indikována léčba ARNI. Pokud máte anamnézu angioedému (náhlý otok obličeje, úst, jazyka nebo jiných částí těla), je důležité to říct svému ošetřujícímu lékaři, protože lidé s angioedémem by neměli tyto léky vůbec užívat.
- Betablokátory – tyto léky také chrání srdce před nepříznivými účinky některých hormonů, které se zvyšují, když má nemocný srdeční selhání. Aby se minimalizovaly nežádoucí účinky, váš lékař doporučí v úvodu nízkou dávku a poté ji bude zvyšovat podle potřeby každých několik týdnů.
- Antagonisté mineralokortikoidních receptorů – antagonista mineralokortikoidních receptorů je v podstatě diuretikum se zvláštními účinky, které zlepšují CHSS. Při užívání tohoto typu medikace je velmi důležité minimálně zpočátku kontrolovat koncentraci draslíku a zjistit, jak ledviny fungují.
- Inhibitory SGLT2 – inhibitory sodíko‐glukózového kotransportéru 2 (SGLT2) jsou moderními léky první volby napříč všemi typy srdečního selhání. Mohou být použity k léčbě srdečního selhání u lidí s diabetem nebo bez něj. Jsou bezpečné a prodlužují život nemocných se srdečním selháním, navíc chrání ledviny. Váš lékař vás bude informovat o minimalizaci některých rizik spojených s užíváním těchto léků (např. o prevenci močových infekcí).
- Digoxin – digoxin pomáhá v klinické situaci, když máte kombinaci fibrilace síní a srdečního selhání. Pomáhá udržovat přiměřenou tepovou frekvenci.
- Karboxymaltóza železa – v případě, že máte snížené specifické parametry metabolismu železa, typické pro CHSS, je v prevenci rehospitalizací a zlepšení kvality života účinné podání karboxymaltózy železa ve formě krátkodobé infuze, např. v ambulanci srdečního selhání.
- Vericiguat – je určen k léčbě pacientů s HFrEF a opakovanými rehospitalizacemi pro dekompenzované srdeční selhání. Pomáhá dlouhodobě stabilizovat zdravotní stav pacientů.
- Finerenon – je určen k prevenci rehospitalizací z důvodu srdečního selhání u nemocných s diabetickým onemocněním ledvin a definovanou proteinurií (patologickým vylučováním bílkoviny do moči).
Léky na srdeční selhání se zachovanou ejekční frakcí zahrnují:
- diuretika; inhibitory SGLT2, které jsou dnes lékem první volby; léky pro léčbu vyvolávajícího onemocnění (např. nekontrolované hypertenze aj.).
C) Nefarmakologická léčba
Nemocní se srdečním selháním se sníženou ejekční frakcí levé komory jsou ohroženi náhlou smrtí, která nejčastěji nastává v důsledku vzniku komorových tachykardií, eventuálně fibrilace komor. Nejúčinnější prevencí je zajištění implantací ICD (defibrilátoru). Dalším potenciálním problémem u pacientů se srdečním selháním je abnormální elektrické vedení v srdci. To může způsobit, že se v určitých případech stahování levé a pravé komory srdeční děje asynchronně, takže srdce funguje méně efektivně. Tento problém může léčit srdeční resynchronizační terapie prostřednictvím biventrikulární stimulace. Srdeční katetrizace s implantací stentu, chirurgická revaskularizace (zlepšení prokrvení srdečního svalu pomocí bypassu) nebo chirurgické, eventuálně katetrizační řešení chlopenních vad se doporučují pro nemocné se srdečním selháním, kteří mají také koronární srdeční onemocnění nebo těžké onemocnění srdečních chlopní. Léčba velmi pokročilého srdečního selhání – transplantace srdce je vhodná u nemocných, kde selhává standardní léčba, jsou vyčerpány všechny možnosti terapie a nemocní splňují přísně stanovaná kritéria pro srdeční transplantaci.
Řada nemocných je dnes léčena pomocí tzv. srdečních hemodynamických podpor (speciálního malého čerpadla), a to buď v období čekání na transplantaci, nebo pak v režimu destinační léčby (celoživotní terapie). Léčba je realizována ve dvou transplantačních centrech v ČR (IKEM Praha, CKTCH Brno a I. Interní kardioangiologická klinika FNUSA Brno). O stabilizované nemocné se pak staráme v regionálních centrech srdečního selhání.
Co udělat pro to, aby léčba srdečního selhání byla dlouhodobě úspěšná:
- Nezapomeňte užívat léky podle pokynů. Nevynechávejte dávky, když se cítíte lépe. Pokud eventuálně máte potíže s úhradou za léky, promluvte si se svým lékařem. Najdeme vždy jistě vhodnou alternativu.
- Pokud máte možnost a specializovaný tým, využívejte telemedicíny a zabezpečeného sdílení dat určeného pro pacienty se srdečním selháním (v závislosti na dostupnosti v jednotlivých centrech).
- Řekněte svému lékaři, pokud vaše léky způsobují nežádoucí účinky nebo jiné problémy. Váš lékař by vám měl doporučit alternativní lék nebo snížit dávku tak, aby se zabránilo obtěžujícím nežádoucím účinkům.
- Věnujte pozornost tomu, jak se cítíte, a hledejte eventuální známky, že se vaše srdeční selhání zhoršuje. Dejte svému lékaři vědět, zda dojde k nějaké změně. Ke známkám dekompenzace srdečního selhání patří: zhoršování dušnosti nebo nově vzniklá dušnost; nový nebo zhoršený kašel, zvláště pokud vykašláváte pěnivý nebo krvavý materiál; zvýšení otoků dolních končetin; přírůstek hmotnosti; rychlý nebo nepravidelný srdeční rytmus; nově se objevující, zejména opakované výboje ICD.
- Léčba srdečního selhání se v posledních letech výrazně zlepšuje ve prospěch pacientů, je dostupná pro všechny a je plně hrazena ze zdravotního pojištění.
Choďte na pravidelné kontroly k lékaři
Po infarktu byste měli být v péči kardiologa/internisty nebo praktického lékaře. Užívejte předepsané léky a dávky si sami neupravujte.
Nekuřte a dodržujte zdravou životosprávu
V jídelníčku omezte živočišné tuky, každý den jezte zeleninu a ovoce. Pravidelně se hýbejte, aspoň 30 minut chůze denně.
Mějte pod kontrolou rizikové faktory
Váš krevní tlak by měl být v normálních hodnotách a LDL cholesterol v krvi byste měli mít po infarktu pod 1,4 mmol/l. Pokud jste obézní, pokuste se zhubnout.
Srdeční selhání
Dotazník
Máte podezření, na srdeční selhání?
Vyplňte do následujícího anonymního dotazníku dostupné údaje a vyčkejte, budeme Vás kontaktovat e-mailem nejdéle do tří dnů.

